Inleiding
Over de crisis waarin de Nederlandse huisartsgeneeskunde zich rond het midden van de twintigste eeuw bevindt is veel geschreven. Het belangrijkste beeld dat uit de literatuur naar voren komt wijst op een professionele en maatschappelijke crisis: de tot die tijd vanzelfsprekende rol van de huisarts in de gezondheidszorg wordt enerzijds bedreigd door de snelle opkomst van de medisch specialist, die knaagt aan de beroepsinhoud en anderzijds de werkomstandigheden. Dat dwingt de huisarts zich te bezinnen op zijn professionele identiteit. In dit bezinningsproces speelt het in 1955 verschenen boek van de sociaal geneeskundige Arie Querido Inleiding tot een integrale geneeskunde een belangrijke rol. In dit artikel wordt gepoogd die rol te verduidelijken. Het onderzoek is uitgevoerd aan de hand van contemporaine artikelen over deze problematiek in de meest relevante tijdschriften Medisch Contact,Huisarts en Wetenschap en het Nederlands Tijdschrift voor Geneeskunde, aangevuld met daarop betrekking hebbende Nederlandse en met enige buitenlandse literatuur.
In de eerste paragraaf wordt de crisis in de huisartsgeneeskunde in Nederland rond 1946–1955 getypeerd en wordt een aantal oorzaken en omstandigheden belicht. De tweede paragraaf handelt over de aanzetten om uit de crisissituatie te komen. Vervolgens wordt de betekenis van het boek Inleiding tot een integrale geneeskunde besproken. Tenslotte zullen enkele conclusies worden getrokken die worden voorzien van kanttekeningen.
De crisis in de huisartsgeneeskunde1
In de situatie van de Nederlandse huisarts komt in de jaren na afloop van de Tweede Wereldoorlog verandering. De taken die hij van oudsher vervult en de plaats die hij in de gezondheidszorg en de maatschappij inneemt, worden minder vanzelfsprekend. De maatschappij verandert en stelt andere eisen, ook aan de huisarts. Huisarts J.H.F. Lahr stelt in 1947 vast, dat men in de medische tijdschriften van de laatste maanden (1946–1947) veel kan lezen over het lot van de huisarts.2 Hij trekt daaruit de conclusie dat er ‘een zekere devaluatie van den huisarts’ valt te bespeuren, en dat de schrijvers deze toestand betreuren. Prof. R. Hornstra verwoordt in 1951 de rond die tijd door veel huisartsen gevoelde crisis in het huisartsenberoep als volgt: ‘Het cardinale feit is […] dat de huisarts niet meer aan zichzelf gelooft’.3 Bij deze crisis gaat het in principe om twee zaken: de beroepsinhoudelijke crisis enerzijds en de omstandigheden waaronder huisartsen hun beroep moeten uitoefenen. Aan beide aspecten zal hierna aandacht worden besteed.
Beroepsinhoudelijke crisis
Een klacht van veel huisartsen betreft de relatie met hun collega-specialisten. We zien vanaf het einde van de negentiende eeuw het aantal medisch specialisten in Nederland tot 1940 geleidelijk oplopen. Na de Tweede Wereldoorlog stijgt hun aantal tot 2194 in 1950, tegenover 3482 huisartsen.4 Ook internationaal kan deze ontwikkeling worden vastgesteld.5 Daarnaast gaan specialisten na de Tweede Wereldoorlog steeds meer taken vervullen die voorheen tot het terrein van de huisarts behoorden.6 Er ontstaan langzamerhand wrijvingen tussen deze twee medische groeperingen. Specialisten staan in veel opzichten (inkomen, maatschappelijke status en professioneel aanzien) al langere tijd bovenaan in de professionele hiërarchie.7 De huisartsen voelen zich minderwaardig aan de specialisten, die wel ‘doorgeleerd’ hebben en ook nog eens veel beter verdienen.8 Voorts beschikken de specialisten in het ziekenhuis over een toenemende reeks aan diagnostische en therapeutische mogelijkheden. Kortom: de werkomstandigheden zijn aanzienlijk gunstiger dan die van de huisartsen. De instelling van het publiek is: als er iets bijzonders is, dan moet je naar de specialist. Dit alles leidt ertoe dat de huisarts steeds meer zijn gevoel van volwaardigheid kwijtraakt en dit versterkt de gevoelens van statusverlies.9
Vanaf het begin van de twintigste eeuw doet zich ook internationaal een verschuiving in het morbiditeits- en klachtenpatroon van de bevolking voor, van epidemische infectieziekten naar chronische aandoeningen. Oorzaken zijn vooral de betere voeding, het leven in een gezondere en hygiënischer (woon)omgeving en schoon drinkwater.10 De daling van het aantal infectieziekten zet in Nederland na de Tweede Wereldoorlog sterk door, mede als gevolg van de komst van antibiotica en het rijksvaccinatieprogramma. Dit leidt bij tal van ziekten tot een duidelijk versnelde sterftedaling. Daardoor treden andere aandoeningen als aangeboren afwijkingen, ouderdomsziekten en psychische problemen meer op de voorgrond. Het aantal mensen, overleden aan ischemische hartziekten, stijgt tussen 1945 en 1955, vooral bij mannen, net zoals het aantal verkeersdoden. Desondanks stijgt de levensverwachting tussen 1945 en 1955 met twintig jaar voor mannen (van 50 naar 70 jaar) en veertien jaar voor vrouwen (van 61 naar 75 jaar).11 Dit alles levert een veroudering van de bevolking op en dat brengt de daarbij behorende (multi)morbiditeit met zich mee.
Een frequent geuite klacht van de huisartsen betreft hun opleiding. Huisarts Lahr vindt in 1947 dat de te geringe kennis en ervaring de hoofdoorzaken zijn van de devaluatie van de huisarts. De in de kliniek gedemonstreerde ziektebeelden verschillen sterk van hetgeen de huisarts dagelijks in zijn praktijk te zien krijgt. Naar zijn mening zal de leerstof dan ook moeten worden herzien en opnieuw ingedeeld, waarbij ook ruimte wordt gemaakt voor de rol en betekenis van de huisarts. Lahr zal de jaren daarna veel bijval van collega’s krijgen.12
Omstandigheden waaronder de huisarts moet werken
De Duitse bezetter voert in november 1941 het Ziekenfondsenbesluit in. Bij dit Besluit komt een verplichte ziekenfondsverzekering voor werknemers met een inkomen tot een bepaalde grens tot stand. De gezinsleden van de verzekerde zijn meeverzekerd.13 Hierdoor groeit het aantal ziekenfondspatiënten sterk èn wordt voor hen de financiële drempel om een huisarts te bezoeken weggenomen. Bovendien is de vraag naar medische zorg in de ziekenfondssector aanmerkelijk meer toegenomen dan in de particuliere sector. Ook blijkt dat de ziekenfondsbevolking ‘zieker’ is dan de groep particuliere patiënten.14 Daarenboven krijgt de huisarts volgens het Ziekenfondsenbesluit een – wat wij tegenwoordig noemen – ‘poortwachtersfunctie’, omdat de kosten van de medisch specialist pas vergoed worden na een verwijzing door de huisarts.15 Alleen al tussen juli 1945 en december 1947 verschijnen er in Medisch Contact, het blad van de Nederlandsche Maatschappij tot Bevordering der Geneeskunst (NMG), zo’n 80 artikelen waarin wordt geklaagd over de enorme werkdruk van de huisarts, vooral veroorzaakt door ziekenfondspatiënten.16 Hoewel er over de periode voor 1965 geen exacte cijfers bekend zijn kan toch worden geconcludeerd, dat die druk om de genoemde en nog te noemen redenen wel degelijk is toegenomen.17
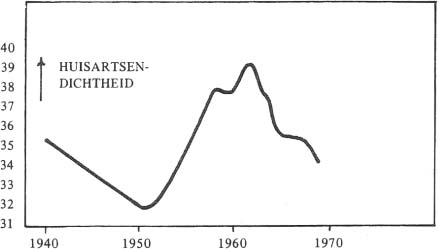
De werkdruk van de huisartsen wordt nog vergroot door de dalende huisartsendichtheid. Na 1940 valt een afname van de huisartsendichtheid te constateren van ruim 35 per 100.000 inwoners in 1940 naar 32 elf jaar later. Vanaf 1951 neemt de dichtheid weer langzaam toe tot 39 in 1961 (zie grafiek 1). Omgekeerd evenredig daarmee is de gemiddelde praktijkgrootte, van 2857 patiënten in 1940 naar 3125 in 1951 en 2564 in 1961. In 1951 is de gemiddelde praktijkgrootte dus op haar top.
Tot de veranderingen waarmee de huisarts wordt geconfronteerd, behoort tevens de medicalisering van de samenleving. Veelal wordt dit proces afgeschilderd als een zodanige beïnvloeding van onze cultuur dat het publiek afhankelijker wordt van de medici.18 Dingen die vroeger tot andere levenssferen behoorden zijn in de medische sfeer terechtgekomen (culturele iatrogenese). Zo was roken vroeger ‘onfatsoenlijk’ en nu ‘ongezond’. Drankmisbruik was vroeger strafbaar, nu wordt het beschouwd als een teken van ziekte. Geboortebeperking was vroeger in strijd met de voorschriften van de meeste religies, tegenwoordig kan iedereen naar de huisarts om voorbehoedsmiddelen te krijgen. Ook worden steeds meer mensen afhankelijk gemaakt van ‘gezondheidsexperts’, zoals huisartsen en medisch specialisten, bij wie men dan ook voor het minste of geringste aanklopt (sociale iatrogenese). Daarnaast leidt medisch ingrijpen soms tot het ontstaan van nieuwe kwalen bij de patiënt (klinische iatrogenese).19fg001
Hoge werkdruk, lange werkdagen, het is allemaal nog uit te houden als het inkomen navenant is. En juist daar ligt voor veel huisartsen een van de hoofdproblemen: hun inkomen blijft ver achter bij dat van hun collega’s de specialisten. In 1947 wordt het gemiddelde netto praktijkinkomen van de huisarts berekend op bijna 12.000 gulden. In 1955 is dat ruim 18.000 gulden. Het gemiddelde bruto-inkomen van de nijverheidsarbeider bedraagt in deze beide jaren bijna 2.500, respectievelijk 4.000 gulden.20 In 1961 wordt middels een gehouden enquête het ‘kerninkomen’ van diverse beroepsgroepen met elkaar vergeleken. Daarbij wordt onder kerninkomen bij zelfstandigen verstaan het totale inkomen na aftrek van het inkomen uit privévermogen. Voor zelfstandige huisartsen (inclusief arts-assistenten) geldt dat de grootste groep (24%) een kerninkomen heeft van tussen de dertig en veertigduizend gulden; ca. 15% heeft een kerninkomen tussen de vijfentwintig en dertigduizend gulden. Slechts 10% haalt een inkomen tussen de veertig en vijftigduizend gulden. Voor zelfstandige medisch specialisten geldt dat de grootste groep (40%) een kerninkomen heeft van vijftigduizend gulden of meer; ca. 15% verdient tussen de veertig en vijftigduizend gulden.21 Daaruit blijkt duidelijk dat zeer veel medisch specialisten een veel hoger kerninkomen hebben dan de meeste huisartsen.
Aanzetten tot verbetering
Langzamerhand ontwaakt het besef dat de huisartsgeneeskunde een eigen signatuur moet ontwikkelen en zichtbaar maken om uit de crisissituatie te komen. Zoals de specialist specifieke kennis en kunde claimt, zo zal ook het eigene en waardevolle van het werk van de huisarts zichtbaar gemaakt moeten worden. Hij zal zich moeten heroriënteren op zijn taak en plaats in de gezondheidszorg. Dit zal vanuit de praktijk van de huisarts zelf tot ontwikkeling moeten komen. Terugkijkend kunnen we dan ook vaststellen dat de crisis in de huisartsgeneeskunde heeft geleid tot een reveil en professionaliseringsproces van de Nederlandse huisarts. Een aantal initiatieven, dat een aanzet vormt tot verbetering in de bestaande situatie, wordt besproken. Hierbij zal dezelfde indeling en volgorde worden aangehouden als in de vorige paragraaf.
Beroepsinhoudelijke factoren
Al in 1947 constateert Dekker dat huisarts en specialist elkaar aanvullen.22 Bruins wijst erop, dat de huisarts aan de specialist belangrijke gegevens kan verschaffen, die bij elk geval voor het stellen van de diagnose van betekenis kan zijn.23 Zijn collega Bader betoogt dat de specialist de uitkomst van zijn onderzoek en behandeling aan de huisarts moet doorgeven en de patiënt uitdrukkelijk weer naar de huisarts verwijzen, omdat alleen die hem ‘totaal behandelen’ kan.24 Enkele huisartsen werken intussen aan een individuele profilering en leggen zich toe op een bepaalde ziekte of behandelingsmethode.25 Andere huisartsen beginnen met het verrichten van wetenschappelijk onderzoek op basis van de eigen praktijkgegevens, het terrein waarop de huisarts ‘specialist’ is. In een aantal gevallen leidt dat tot een dissertatie, zoals die van Huygen (1948), Buma (1949), Van Lidt de Jeude (1952), Van Deen (1952), Hogerzeil (1954) en Van Es (1959).26
De NMG schrijft in 1948, als opmaat naar haar eeuwfeest het jaar daarop, een prijsvraag uit met als opgave het schrijven van een verhandeling over de te verwachten veranderingen in de beroepsuitoefening van de huisarts. De inzending van de Ridderkerkse huisarts Justus Buma, getiteld De huisarts en zijn patiënt wordt bekroond. In dit boek, waarop hij in het jubileumjaar promoveert, stelt Buma een nieuwe werkwijze van de huisarts voor, waardoor diens werk een zelfde als, of zelfs grotere waarde krijgt dan, dat van de specialist. Dit boek is in huisartsenkringen met grote instemming ontvangen.27
Over het morbiditeits- en klachtenpatroon kan het volgende gezegd worden. Kort na de Tweede Wereldoorlog richt de Amsterdamse internist Joannes Juda Groen de Psychosomatische Werkgroep op om alle artsen ervan te doordringen dat lichaam en ziel zich niet van elkaar laten scheiden. De arts heeft niet alleen met ‘ziekten’ te maken, maar ook met ‘zieken’. Omstreeks 1948 begint Groen in het hele land te spreken over de betekenis van psychische factoren bij het ontstaan en het verloop van bepaalde aandoeningen. De bekendheid en het gezag van de Psychosomatische Werkgroep groeien snel en steeds meer huisartsen raken langzamerhand vertrouwd met de gedachte dat psychische factoren, naast de somatische, de aandacht ten volle verdienen.28 In 1957 verschijnt het boek van de Londense psychiater Michael Balint, The Doctor, his patient and the illness.29 Hij pleit daarin voor het bestuderen van de psychologische implicaties in de huisartspraktijk. Dit moet door de huisarts zèlf gebeuren, het liefst door de vorming van kleine studiegroepen, die met een psychiater bijeenkomen om gezamenlijk ervaringen met een patiënt te bespreken. Nog in hetzelfde jaar komt in ons land de eerste ‘Balintgroep’ bij elkaar. Een jaar later voltooit de Amsterdamse psychiater J.A. Weijel, zelf adviseur van een ‘Balintgroep’, zijn dissertatie, waarin hij het werk van Balint uitvoerig vermeldt.30
De opleiding tot (huis)arts wordt ingrijpend gewijzigd, hetgeen voor de professionalisering en academisering van de huisartsgeneeskunde van essentieel belang is. Het curriculum van de medische opleiding ziet er rond 1955 als volgt uit: een natuurwetenschappelijke propedeuse, goeddeels verzorgd vanuit de wis- en natuurkundige wetenschappen; preklinische vakken, inclusief pathologische anatomie, afgesloten met het kandidaatsexamen; theoretisch-klinische vakken in de doctorale fase, en daarna de praktijk: de traditionele co-assistentschappen, afgesloten met een semi-arts- en artsexamen. Maar dan is al duidelijk dat de opleiding tot arts niet langer een aangelegenheid van ‘specialisten’ in engere zin kan zijn, die zich beperken tot anatomie, fysiologie en pathologie.31
Voorzitter F.J.A. Huygen van het in 1956 opgerichte Nederlands Huisartsen Genootschap (NHG) moet in 1961 erkennen dat de artsopleiding nog steeds niet is berekend op de taak en het werk van de huisarts.32 Toch zit er op dat moment vooruitgang in: Mertens, oud-huisarts en hoogleraar in de Sociale Geneeskunde in Nijmegen, heeft een jaar tevoren bij zijn instituut dezelfde Huygen benoemd tot universitair docent.33 Iets vergelijkbaars gebeurt in Amsterdam, waar de sociaal-geneeskundige Arie Corstiaan Drogendijk het co-assistentschap ‘huisartsgeneeskunde’ instelt. In 1966 brengt het Interfacultair Overleg Geneeskunde op verzoek van de minister van Onderwijs en Wetenschappen het ‘Raamplan Huisartsenopleiding’ uit. Hoeksteen daarvan is een wijziging van het Academisch Statuut. Voorgesteld wordt de algemene opleiding te verkorten van zeven naar zes jaar, af te sluiten met een assistent-artsexamen. Bevoegd om als zelfstandig arts te werken zal men pas zijn na een vervolgopleiding, voor huisartsen een éénjarige beroepsopleiding. Bovendien moet de inhoud van de vakken niet meer exact in het Statuut worden vastgelegd, maar het curriculum moet een aantal globaal omschreven pijlers bevatten die ‘geïntegreerd’ en ‘keuze-’ onderwijs mogelijk maken.34
De wijziging van het Academisch Statuut zal in 1968 tot stand komen.35 De Universiteit van Utrecht wacht dit niet af en benoemt Van Es met ingang van 1 oktober 1966 tot buitengewoon hoogleraar in de geneeskunde van de huisarts (als eerste in Nederland en de tweede in de wereld). Twee jaar daarna volgt Huygen in Nijmegen.36 Het nieuwe curriculum daar is ontworpen door een commissie onder voorzitterschap van de Nijmeegse hoogleraar Gezondheidsleer dr. J. van der Veen, en waarvan ook prof. dr. A. Mertens deel uitmaakt.37 Aan alle faculteiten worden nu leerstoelen huisartsgeneeskunde ingesteld en ontstaan universitaire huisartseninstituten, gericht op het ontwikkelen van de specifieke beroepsopleiding tot huisarts.38
Werkomstandigheden van de huisarts
De werkdruk van de huisarts is in de tweede helft van de jaren vijftig afgenomen. Hiervoor is een aantal factoren aan te wijzen. Huygen geeft aan dat het aantal ingeschreven inwoners per huisarts tussen 1940 en 1955 slechts licht is gedaald (van 2820 naar 2741). Dat betekent dat de toename van het aantal huisartsen nagenoeg gelijke tred heeft gehouden met die van de bevolking. Het gemiddeld aantal verzekerden per huisartspraktijk daalt tussen 1953 en 1957 met 6,5 procent. Hiervoor houdt hij de grote aanwas van het aantal nieuw gevestigde huisartsen verantwoordelijk.39 Uit grafiek 1 blijkt, dat de huisartsendichtheid per 100.000 inwoners tussen 1950 en 1962 is toegenomen van 32 tot 39. De gemiddelde huisartspraktijk is daardoor iets kleiner geworden. De wegen zijn na de oorlog verbeterd en de artsen gemotoriseerd. Ze kunnen dus veel sneller werken.40 Daarnaast kan ook genoemd worden dat de beschikbaarheid van de telefoon steeds groter wordt. Ook op het nut en de werkbesparing van het goed bijhouden van het centrale kaartsysteem, waarin alle gegevens van de patiënt worden verzameld, moet gewezen worden, evenals op het nut van het groeiend aantal (vrouwelijke) hulpkrachten in de huisartspraktijk.41 De in 1958 door het hoofdbestuur van de inmiddels Koninklijke Nederlandsche Maatschappij ter bevordering der Geneeskunst (KNMG) ingestelde Commissie Zondags-, avond- en nachtdienst stelt voor om ter ontlasting in onderling overleg tussen artsen zondags-, avond- en nachtdiensten te organiseren, evenals vakantiewaarneming.42
De medicalisering van de maatschappij schrijdt in de vijftiger jaren voort. Voorlichting over en vroegtijdige opsporing van ziekten, die na de Tweede Wereldoorlog een grote vlucht nemen, zijn preventief bedoeld. Maar na elk tijdschriftartikel over een ziekte zitten de volgende morgen de wachtkamers van de huisartsen vol.43 En tóch dragen diezelfde huisartsen steeds meer uit dat je er niet vroeg genoeg bij kunt zijn als je ergens klachten over hebt.44 De arts A.C. (Hans) van Swol wordt in 1956 de eerste Nederlandse televisiedokter met het programma ‘Ziek zijn, beter worden’, dat hij tot in 1964 voor de VPRO presenteert.45 En huisarts Aart C. Gisolf is in de jaren zestig en zeventig dé televisiedokter, eerst met de medische quiz ‘Dokter ja, dokter nee’, later met het programma ‘Artsenij’.46 Zowel de programma’s van Van Swol als van Gisolf zijn razend populair.
Een analyse van de naoorlogse inkomensontwikkeling van huisartsen wijst uit, dat het abonnementshonorarium voor ziekenfondspatiënten een sleutelrol speelt. Voornamelijk om hierin verbetering te brengen wordt in 1946 binnen het verband van de NMG de Landelijke Huisartsen Vereniging (LHV) opgericht, die vooral de materiële belangen van individuele huisartsen behartigt.47 Als gevolg van de activiteiten van de LHV stijgt het abonnementshonorarium van de huisartsen in de periode 1948–1960 met 134 procent, tegenover de algemene loonstijging (regelingslonen) met 102 procent en de kosten van levensonderhoud met 60 procent.48 Huisartsen behoren steeds tot de hogere inkomensgroepen en hebben weinig reden voor ontevredenheid.49 Maar vergeleken met de medisch specialisten blijken ze in 1961 toch behoorlijk achter te blijven.50
Arie Querido en het begrip ‘integrale geneeskunde’ (1955)
Begin jaren vijftig van de twintigste eeuw vindt zoals hierboven geschetst geleidelijk een verschuiving plaats van een vooral somatische naar een meer psychosociale oriëntatie. Daarbij speelt het in 1955 verschenen boek van de Amsterdamse hoogleraar Arie Querido, Inleiding tot een integrale geneeskunde een belangrijke rol.51
Vooraf
Arie Querido (1901–1983) onderbreekt zijn medische studie voor een onderzoeksjaar aan de Harvard Medical School in Boston (1923–1924). Daar ontmoet hij Walter B. Cannon, die het begrip ‘fysiologische homeostase’ definieert. Dat houdt in dat het lichaam de mogelijkheid heeft om te reageren op invloeden van buiten, die zijn innerlijke evenwichtstoestand bedreigen. En dat het in staat is tot een aanpassing binnen zekere grenzen, waardoor het evenwicht tussen binnen- en buitenwereld hersteld kan worden. Querido doet in 1926 zijn arts-examen en promoveert nog in hetzelfde jaar.
Vanwege zijn Joodse afkomst moet Querido in de oorlogsjaren zijn positie als (plaatsvervangend) hoofd bij de Gemeentelijke Geneeskundige Dienst (GGD) opgeven en gaat hij nadenken over Cannons begrip ‘homeostase’. Hij ontwikkelt nu het idee van de ‘sociale homeostase’: elke mens heeft een stel sociale en psychische vaardigheden tot zijn beschikking waarmee hij in staat is situaties te beheersen. Querido wordt in 1949 benoemd tot directeur Openbare Gezondheidszorg van de gemeente Amsterdam. Vanaf februari 1952 combineert hij deze functie met een buitengewoon hoogleraarschap in de sociale geneeskunde aan de Universiteit van Amsterdam (in 1960 omgezet in een gewoon hoogleraarschap).52 In zijn inaugurale rede geeft Querido aan dat de arts bij een patiënt altijd de gehele mens in al zijn relaties en verbindingen moet bezien. Bovendien moet een arts ook wetenschappelijke arbeid verrichten.53fg002
Inleiding tot een integrale geneeskunde
In 1955 verschijnt het boek Inleiding tot een integrale geneeskunde.54 Al op de eerste pagina van het eerste hoofdstuk geeft Querido aan wat hij verstaat onder ‘integrale geneeskunde’, namelijk ‘geneeskunde-als-geheel’. Dit in tegenstelling tot ‘niet-integrale of zelfs een gedesintegreerde geneeskunde […] een geneeskunde van niet-verbonden onderdelen’, die hij ziet als een ongewenst gevolg van de voortschrijdende specialisatie van de geneeskunde. De mens is volgens Querido een ondeelbare eenheid, méér dan een samenstel van organen of combinatie van orgaansystemen. Het is ook nodig de onderlinge samenhang en de wisselwerking van al zijn levensuitingen te kennen. Er is sprake van drie krachtvelden, waarin het menselijk bestaan zich realiseert: soma, psyche en het sociale milieu. Deze velden vormen de eenheid van de mens. De scheiding van een mens in zijn biologische, individueel-psychologische en sociaal-psychologische verschijningsvorm is kunstmatig. Hieruit volgt, dat elke verandering in één van de aspecten leidt tot een verandering in de andere velden. Querido’s Inleiding is een poging om het beeld van de zieke mens, dat door de toegenomen specialisatie in fragmenten uiteen is gevallen, weer samen te voegen, om daardoor de vraag te kunnen beantwoorden, of en in hoeverre het geïntegreerde beeld tot andere vraagstellingen en andere mogelijkheden van beantwoording kan leiden – en daarmee andere oplossingen in het vooruitzicht stelt – dan de beschouwing van de onderdelen op zich zou doen verwachten. Als dit inderdaad het geval blijkt te zijn, mag volgens Querido van integrale geneeskunde gesproken worden. De bronnen bij dit hoofdstuk behandelen het streven van een organisme naar evenwicht (‘homeostase’) en de wisselwerking met zijn omgeving om dat evenwicht ook onder veranderende omstandigheden te behouden.55
Hierna volgen zes hoofdstukken waarin ‘cases’ worden besproken van achtereenvolgens somatische, somatische en psychologische, psychosomatische, sociosomatische en somatisch-sociale aard. Daarbij wordt steeds een aantal ‘gevallen’ beschreven in de volgorde: persoonlijke gegevens van de patiënt, opname-diagnose, anamnese, samenvatting ziektegeschiedenis, aanvullende gegevens (klinische indruk en aanvullende anamnese, sociale levensgeschiedenis, innerlijke levensgeschiedenis) en tenslotte een samenvatting met overwegingen.
In het afsluitende zevende hoofdstuk concludeert Querido dat de behoefte aan een figuur die in staat is om de patiënt als persoon te interpreteren steeds groter wordt; dat is volgens hem dan ook de centrale opgave voor de huisarts. Dit hoofdstuk gaat vergezeld van 28 bronvermeldingen: zeventien Amerikaanse, tien Nederlandse en één Engelse. Deze kunnen worden verdeeld in twee groepen. Die rond maatschappelijk werk (social case work) benadrukt het belang van sociale, culturele en psychische factoren op het ontstaan en het verloop van ziekten. De groep rond psychosomatische geneeskunde richt zich op de wederkerige samenhang van de psychische en somatische zijde van de mens die ziek is, en op de consequenties daarvan voor de behandeling.56
Rol van de sociale geneeskunde als mede-grondlegger van de huisartsgeneeskunde
Behalve als hoogleraar was Arie Querido ook buiten de universiteit op het vlak van de sociale geneeskunde actief. Zo houdt hij op het ledencongres van de KNMG op 26 oktober 1956 een lezing met als titel ‘Uit de Werkplaats van de Sociaal-Geneeskundige’.57 Ook later zal Querido nog regelmatig spreken en schrijven over sociale geneeskunde. Daarom is het nodig op deze vorm van geneeskunde nader in te gaan.
In 1848 is het de Fransman Jules Guérin, die als eerste de term sociale geneeskunde gebruikt en er tegelijk een definitie van geeft: ‘La médicine sociale est l’ensemble des rapports entre la médicine et la société’.58 In ons land kan de arts Samuel Senior Coronel (1827–1892) beschouwd worden als een van de grondleggers van de sociale geneeskunde.59
De sociale geneeskunde in Nederland heeft tussen 1945 en 1955 een spectaculaire ontwikkeling doorgemaakt. Naast de macrosociale maatschappij komt ook het microsociale leven in beeld. Onderzoekers formuleren midden jaren vijftig eigen onderzoeksmethoden. De relaties tussen de arts en zijn patiënt, tussen de arts en de samenleving en tussen de samenleving en de patiënt staan daarbij centraal. Ook als leervak heeft de sociale geneeskunde een spectaculaire ontwikkeling doorgemaakt: in 1956 hebben bijna alle universiteiten hiervoor een leerstoel.60
In ons land zijn er van oudsher banden geweest tussen huisartsen en sociale geneeskunde. Veel sociaal-geneeskundigen zijn vroeger huisarts geweest, en hetzelfde geldt voor de eerste generaties hoogleraren in de sociale geneeskunde.61 Met name deze laatsten geven aan studenten de gelegenheid om een co-assistentschap te lopen bij de huisarts en iets later aan huisartsen om in dat vakgebied te promoveren. Dit schept op zijn beurt weer een aantal gepromoveerde huisartsen die, als de tijd midden jaren zeventig rijp is voor de academisering van de huisartsgeneeskunde, de academische grondslag van dit vak zullen vormen.
Receptie van Inleiding tot een integrale geneeskunde
De redactie van Medisch Contact, het officiële orgaan van de KNMG, geeft nog in 1955 een uitgebreide bespreking van het boek van Querido. De anonieme recensent stelt daarbij vast, dat in ons land de psychosomatische beschouwingswijze in de huisartspraktijk maar moeizaam veld wint, ondanks het boek Patients have families van Richardson, dat al in 1945 met een soortgelijke cri de coeur was verschenen.62 Querido’s ‘integrale geneeskunde’ betekent volgens de recensent het betrekken van andere (niet-geneeskundige) activiteiten in het werkterrein van de huisarts. Maar
De werkelijke integratie die nodig is zal alleen dan bereikt worden als de arts bereid is niet alleen anderen in zijn werk te betrekken, maar ook omgekeerd bereid is met zijn eigen werk deel te nemen aan het werk van anderen.63
aldus de recensent. De Amsterdamse zenuwarts en oud-huisarts dr. C.T. van Valkenburg geeft in het Nederlands Tijdschrift voor Geneeskunde eveneens een – zij het korte – bespreking. Daarin noemt hij het de hoofdverdienste van het boek dat Querido er in zijn slotzin op wijst, dat de integrale geneeskunde het specialisme van de huisarts is.64 Eind van datzelfde jaar pleit huisarts G.C. Soeters voor de ‘groepsgeneeskunde’, die in Nederland nog onbekend is, in tegenstelling tot Amerika en Engeland. Samenwerking levert volgens hem een rendement op dat groter is dan de som van de resultaten van het werk van elk van de samenstellende delen. Ze is een organisatievorm van de gezondheidszorg, die de grondslag legt tot verbreding en verdieping van het werk van de huisarts. Soeters verwijst in dit artikel naar Querido.65
In 1956 neemt een werkgroep het initiatief om met steun van de KNMG en de LHV te komen tot de vorming van een Nederlands Huisartsen (Studie-)Genootschap (NHG). Het doel is:
Bevordering van de wetenschappelijke vorming van de huisarts, het bestuderen van de medische problemen, welke met het huisartsenberoep samenhangen [en] het stimuleren van wetenschappelijk onderzoek door huisartsen.66
In een artikel over de oprichting schrijft de hoofdredacteur van Medisch Contact, G.C. Heringa, dat in de problemen van de moderne mens somatische, psychische en maatschappelijke elementen nauw met elkaar verweven zijn. Daarom moet de patiënt benaderd worden van alle kanten van zijn mens-zijn. Daarin ligt volgens hem de taak van de huisarts en op dat terrein ‘heeft Querido met zijn Integrale Geneeskunde voor Nederland zijn pionierswerk gedaan’.67 In oktober van datzelfde jaar houdt Huygen een voordracht op het ledencongres van de KNMG. Daarin noemt hij als de eigen, specifieke taak van de huisarts ‘de beoefening van een continue, integrale en persoonlijke geneeskunde voor de mens in zijn eigen omgeving’. Integrale geneeskunde houdt volgens hem in dat de huisarts vóór alles zijn patiënt als ondeelbare eenheid moet blijven zien, waar de specialist voornamelijk is ingesteld op bepaalde vakken of facetten. Hij verwijst daarbij naar Querido’s ‘uiterst leerzame boek voor huisartsen’.68 H.A.M. Ruhe maakt in 1957 een vergelijking tussen zijn huisartspraktijk in 1938 en 1954. Onder de publicaties die hij geraadpleegd heeft, noemt hij ook het boek van Querido.69
Het NHG organiseert op 23 en 24 januari 1959 in Congrescentrum Woudschoten in Zeist een weekend waar nagedacht wordt over de taak en de plaats van de huisarts in de Nederlandse gezondheidszorg.70 Na ampele discussie formuleren Buma en Huygen, zich baserend op Querido’s Inleiding, een tekst, die de goedkeuring van alle aanwezigen kan wegdragen. De functie van de huisarts wordt omschreven als: het aanvaarden van verantwoordelijkheid voor een continue, integrale en persoonlijke zorg voor de gezondheid van de zich aan hem toevertrouwende individuele mensen en hun gezinnen. Na deze omschrijving van de functie van de huisarts, richt de conferentie zich op twaalf deeltaken, die daaruit voor de huisarts voortvloeien.71 Deze ‘Woudschoter thesen’ zullen de kern gaan vormen van de nieuwe identiteit van de huisarts.72 Voor wat betreft de Nederlandse huisartsgeneeskunde kan hier gesproken worden van een omslag. Niet geneeskunde staat in de Woudschotendefinitie en -thesen centraal, maar zorg. De huisarts wordt niet langer gezien als iemand die incidenteel genezend tracht op te treden, maar als iemand wiens primaire taak ligt in het begeleiden van processen inzake gezondheid en ziekte. Die taakopvatting zal van essentiële betekenis zijn bij de rol van de huisarts ten aanzien van chronische aandoeningen. Het woord integraal in deze definitie geeft de synthetiserende functie van de huisarts aan. Ook wordt hiermee gewezen op de eenheid die er dient te bestaan tussen voorzorg, zorg en nazorg.73
Conclusie
Onder huisartsen in Nederland ontstaat na de Tweede Wereldoorlog een algemeen gevoel van crisis. Die crisis wordt veroorzaakt door factoren van beroepsinhoudelijke aard, maar komt ook voort uit de veranderde werkomstandigheden van de huisarts. Beroepsinhoudelijk kan worden vastgesteld dat het aantal specialisten fors is gegroeid. Hun professioneel aanzien en maatschappelijke status stijgt snel. Menig ziekenfondspatiënt ziet de huisarts daardoor vooral als een hindernis om toegang te krijgen tot het medisch eldorado: de specialist. Voor wat betreft het morbiditeits- en klachtenpatroon van de patiënten staat het vast dat sinds de oorlog de aandacht vóór – en het behandelen ván – psychosociale klachten meer tijd van de huisarts vergt. En de opleiding van die artsen, die aansluitend aan het artsexamen als huisarts gaan praktiseren, voldoet niet meer aan de eisen van de nieuwe tijd.
Voor de werkomstandigheden van de huisarts geldt dat de werkdruk in deze periode is toegenomen. Deels komt dit doordat de huisartsendichtheid tot 1951 afneemt, maar als gevolg van de toenemende medicalisering van de maatschappij in de jaren vijftig, stijgt ook de werkdruk. Op het gebied van de inkomens van de huisarts valt na 1946 eerst een langzame – en na 1955 een behoorlijke – verbetering vast te stellen, al blijven de huisartsen op dit punt wel achter bij de medisch specialisten.
Ondanks dat de huisartsen rond 1955 de crisis wel degelijk voelen stelt M.E. Kulsdom in dat jaar vast, dat ‘de publieke waardering van de (huis)arts gestegen, althans niet gedaald is. De publieke spot is verstomd’.74 Het Instituut voor Sociale Onderzoeken van het Nederlandse Volk heeft in 1958 een enquête gehouden naar de waardering van de diverse beroepen. Daarin komt de huisarts zeer hoog uit de bus. En die hoge waardering wordt door alle maatschappelijke groeperingen, waarover deze enquête zich uitstrekt, toegekend.75
Rond het midden van de jaren vijftig van de twintigste eeuw komt onder huisartsen een brede positieve tegenstroom op gang, naast de stroom van pessimistische klagers. Beroepsinhoudelijk gaan enkele huisartsen zich specialiseren op een bepaalde ziekte of behandeling. Anderen schrijven een aan hun werkkring gerelateerde dissertatie. Ook wordt een geheel eigen werkwijze voor de huisarts voorgesteld, aangepast aan het veranderde morbiditeits- en klachtenpatroon van hun patiënten. De huisarts moet behouden blijven, omdat die ook in de toekomst een belangrijke rol in de medische verzorging van de bevolking kan vervullen. Voor wat betreft de opleiding komt in 1966 het ‘Raamplan Huisartsenopleiding’ tot stand, wat twee jaar later leidt tot een wijziging van het Academisch Statuut. Daarop vooruitlopend is Van Es in 1966 in Utrecht benoemd tot de eerste hoogleraar huisartsgeneeskunde in Nederland.
De werkomstandigheden voor de huisartsen worden langzaam beter, doorgaans als gevolg van de inzet van de beroepsgroep zèlf. De werkdruk wordt minder als gevolg van de stijgende huisartsendichtheid, het ruimer beschikbaar komen van technische middelen (telefoon, auto) en een regeling voor zondags-, avond- en nachtdienstregeling en vakantiewaarneming. De medicalisering van de maatschappij zet wel door, maar wordt door huisartsen niet altijd belastend gevonden. En het inkomen van de huisartsen gaat er vooral dankzij de inzet van de al in 1946 opgerichte Landelijke Huisartsen Vereniging (LHV) behoorlijk op vooruit, al blijft het achter bij dat van de medisch specialisten.
In het proces om uit de crisis in de huisartsgeneeskunde te geraken, speelt het in 1955 verschenen boek Inleiding tot een integrale geneeskunde van Arie Querido een cruciale rol als katalysator. Het boek versterkt het groeiend bewustzijn van de huisarts als beoefenaar van de integrale geneeskunde, naast de specialistische collega in het ziekenhuis. Daarbij hoort een nieuw elan, dat al aan het ontstaan was, getuige de oprichting van de LHV. Het boek past perfect in een samenloop van nieuwe ideeën over – en ontwikkelingen in – de huisartsgeneeskunde. Met het concept ‘integrale geneeskunde’ is Querido richtinggevend in het te boven komen van de beroepsinhoudelijke crisis. Bovendien geniet hij een groot wetenschappelijk prestige en legitimeert hij als buitenstaander (immers niet-huisarts) de in gang gezette ontwikkeling, méér nog dan de huisarts Buma bijvoorbeeld vanuit de beroepsgroep zelf kan doen.
Er komt bij de huisartsen een professionaliseringsproces op gang waarin deze medische beroepsgroep voor zichzelf een eigen wetenschappelijk domein weet te creëren, wetenschappelijk onderzoek op gang brengt, de epidemiologie in de eerste lijn ontwikkelt, een andere bedrijfsvoering tot stand brengt, en een eigen taak en plaats in de gezondheidszorg vindt, met een bij dit alles passende opleiding. Dit geheel levert voor de huisarts een hogere status op en daarmee een sterkere positie ten opzichte van de overheid en de ziekenfondsen, met als één van de resultaten een hogere financiële waardering.
‘Woudschoten’ betekent de definitieve overwinning van het idee van integrale geneeskunde, amper vier jaar daarvoor geformuleerd door Querido. Die stelt eind april 1961 in een voordracht tijdens een huisartsencursus vast, dat het begrip ‘integrale geneeskunde’, door hem destijds naar buiten gebracht, zó snel werd overgenomen, dat het bijna een modewoord leek te worden. De weerklank op zijn idee heeft volgens hem wel ‘in de eerste plaats en in hoofdzaak’ bij de huisartsen plaatsgevonden, maar die moeten ook als ‘integrator bij uitstek’ worden beschouwd.76 In een serie interviews uit 1978 geeft Querido terecht aan dat het begrip ‘integrale geneeskunde’ dan nog steeds veel wordt gebruikt (vaak zonder zijn naam er aan te verbinden, maar dat beschouwt hij als compliment), en dat dit denkbeeld – langzaam maar zeker – de nodige gevolgen heeft gehad.77